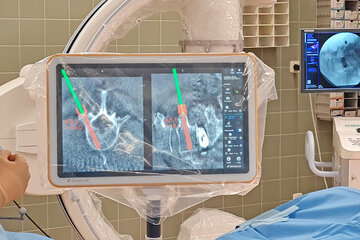
Moderne Navigationstechnik
Leistungsspektrum
- Deformitäten der Wirbelsäule, Skoliosen bei Kindern und bei Erwachsenen
- Degenerative Wirbelsäulenerkrankungen wie Spinalkanalstenosen und Gleitwirbel
- Bandscheibenvorfälle in Hals-, Brust und Lendenwirbelsäule
- Bandscheibenprothesen der Halswirbelsäule
- Frakturen der Wirbelsäule, etwa nach einem Unfall oder bei Osteoporose
- Tumorerkrankungen der Wirbelsäule.
Angewandte Technik
- Navigationstechnik: Deutliche Steigerung von Präzision und Verringerung der Strahlenbelastung für den Patienten.
- Mikroskopische Technik: Ermöglicht schonendes, minimalinvasives Vorgehen und ideale Visualisierung der empfindlichen Strukturen zur Erhöhung der Patientensicherheit und schnelleren Regeneration.
- Intraoperatives Neuromonitoring: Sicherungssystem mit Echtzeitkontrolle zur Erhöhung der Patientensicherheit etwa bei der Operation von Skoliosen oder Kyphosen.
- Endoskopische Technik: Ermöglicht ein schonendes minimalinvasives Vorgehen.
- Perkutane minimalinvasive Instrumentierungen: Schonende Technik zur Stabilisierung der Wirbelsäule.


